済生会総研News Vol.61
これまで数多くのまちづくりを企画し、実行してきた。それらは成功と失敗の経験の集積である。成功したと思っても、後日見るとすでに消滅しているケースが少なくない。スタートに当たって、関係者は、まちづくりに限りない夢と可能性を抱き、参加者も多い。しかし、計画を進めるにつれ脱落者が続き、計画倒れになるものもある。これは私だけの場合ではなく、ほとんどのまちづくりに発生する。それほど安直にたくさんのまちづくりが計画され、消えている。
なぜだろうか。その原因を究明することが大切である。
私が公務として推進してきたケースを考えてみたい。30年ほど前に旧厚生省で「健康文化都市」づくりを企画した。ヒントは、当時WHOが提案したヘルシーシティ構想にあった。WHOが力を入れて推進したヘルシーシティ構想だが、そのわりには取り組む都市は、増えなかった。私は、その理由としてヘルシーシティ構想の概念や目標があいまいだったこと、都市によって目指すべき目標に差異があるが、都市(特に途上国)では計画立案体制や財政力が脆弱(ぜいじゃく)だったことなどがある。
そこでヘルシーシティ構想を発展させる方向で、「健康文化都市」という概念構成をした。当時の日本では生活習慣病を予防し、健康寿命を延伸することが健康政策の優先課題だったが、これを住民の意識と行動に定着させるためには、健康向上の習慣を都市の文化のレベルまでに浸透しなければならないと考えたのである。日本社会は、他人の顔色を見るという同調意識が強いからである。
必要な予算は、多いものではなかったので、財政当局は、前向きに理解をし、「健康文化都市」の新規予算を計上してくれた。「健康文化都市」に指定を受けた都市には、既定予算の優先配分の措置も導入した。
「健康文化都市」のネーミングは、自治体にとって魅力的であったのか、多くの自治体から申請を受け、予算の限度いっぱいに自治体の指定をして順調にスタートした。しかし寂しいことに次第に姿が消えていった。
その理由は、上からのまちづくりのため住民の段階までに浸透せず、住民の自発的な活動の広がりが乏しかったことにあると思う。推進する側の国や自治体の担当者が異動し、熱意が失せてくるとともにまちづくりは勢いを失うのも当然の運命だった。
私の友人である石井正雄氏(開発計画研究所所長)は、最近『地方小都市の知的社会基盤の形成プロセス』(明石書店)を出版した。100余りの地方小都市を選定し、持続可能なまちづくりがなされているか実態分析を行った労作である。まちづくりを成功させるためには、「内発的発展」が必須で、主体となる住民の自発的貢献が必要であることを明らかにしている。私の経験とも符合している。
研究部門 済生会総研 研究部門長 山口 直人
済生会病院医師の働き方に関する第2回医師調査について
「済生会病院医師の働き方の実態と今後の在り方に関する研究」は、平成30年度に、日本医療経営実践協会の研究補助を得て活動を開始し、同年10月に第1回調査を実施して、済生会支部、病院に結果を報告した。
一方、厚生労働省では「医師の働き方改革に関する検討会」報告書が平成31年3月に出され、さらに、「医師の働き方改革の推進に関する検討会」が設置されて、医師の働き方改革の進め方に関する具体的方策の検討が進められてきたが、令和3年6月には改正医療法が成立し、医師の労働時間の上限規制が当初の予定通り、令和6年4月から適用されることが決まった。また、検討会と並行して、年間1,860時間までの時間外労働を例外的に認める、いわゆるB水準等の認定の基礎となる「医療機関勤務環境評価センター」の設置に向けた準備作業も進められ、日本医師会が評価センターを担うこととなった。このように、令和6年4月からの上限規制導入まで3年を切り、勤務時間短縮に向けた取り組みは待ったなしである。
済生会総研では、済生会病院の取り組みを支援すべく、第2回医師調査を実施した。今回の調査では、済生会病院における医師の働き方改革に向けた活動によって、医師の働き方がどのように変化しつつあるかに焦点を当てた。済生会81病院中76病院の常勤医師1,468名に回答をいただきました(回答率35.0%)。ご協力ありがとうございました!
また、本調査の実施に当たっては、研究推進委員会を設置して、多くの専門家の意見をいただきながら実施した。厚く御礼申し上げます。
【結果のポイント】
● 2018年の第1回医師調査と比べて、2021年の第2回医師調査では、全年齢層で1週間の勤務時間は減少した。また、最短の勤務間インターバルが9時間未満の医師の割合は減少し、平均睡眠時間が6時間未満の医師の割合も減少しており、済生会病院の働き方改革が効果を挙げつつあることが示唆された。
● 平均睡眠時間が6時間未満の医師の割合が有意に高くなるのは、勤務時間が週60時間以上の医師、最短の勤務間インターバルが9時間未満の医師、自発的な自己研鑽(けんさん)が月10時間超の医師、育児、介護など家族の負担が高い医師であることが明らかになった。
● 疲労を常に感じる医師の割合が有意に高くなるのは、勤務時間が週60時間以上の医師、育児、介護など家族の世話が高負担の医師であった。
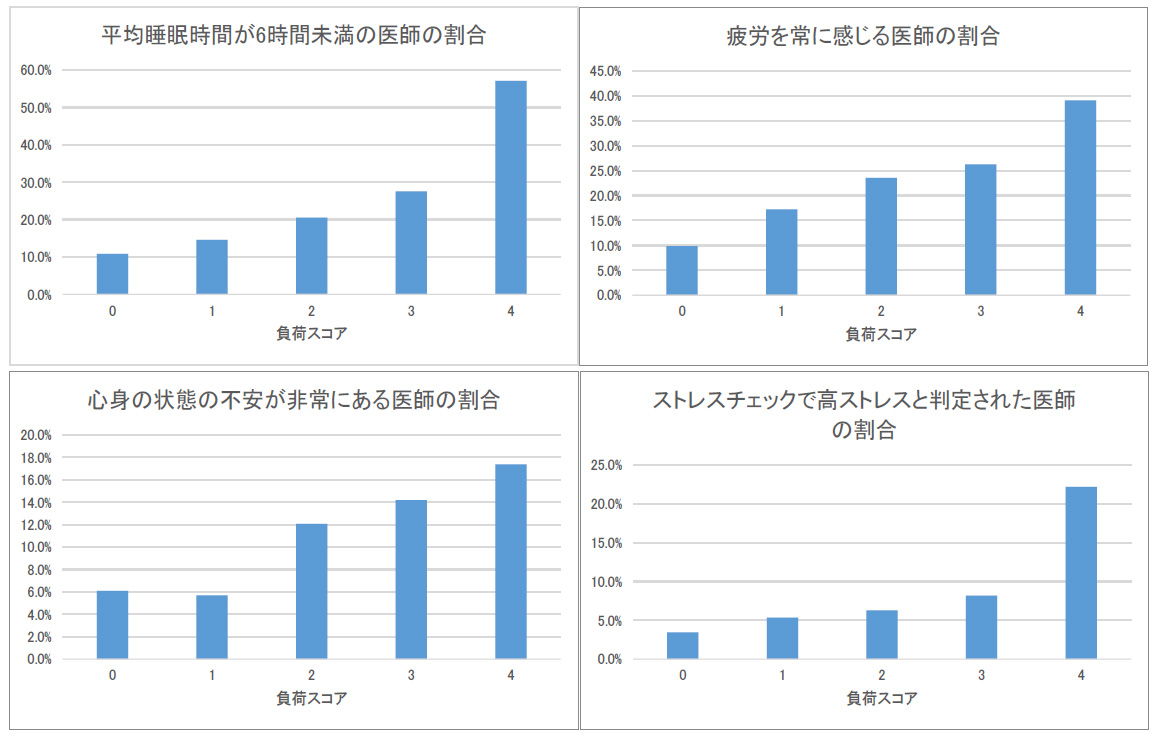
● ①勤務時間が週60時間以上、②最短の勤務間インターバルが9時間未満、③自発的な自己研鑽が月10時間超、④育児、介護など家族の世話の高負担の4項目の中で該当する項目数を「負荷スコア」として算出すると、平均睡眠時間6時間未満の医師、疲労を常に感じる高疲労群の医師、心身の状態の不安が非常にあると回答した医師、高ストレスと判定された医師の割合は、いずれも負荷スコアの増加に伴って、割合が増える傾向が認められ、医師の持つ勤務関連リスクの数量化に有効であることが明らかとなった。
【今後に向けて】
特に、20~39歳の女性医師では、自発的な自己研鑽の時間、育児、介護など家族の世話の高負担が睡眠不足と相関を示す結果も得られた。育児の負担、育休等での自己研鑽の制約など、勤務時間以外にも手厚い目配りが必要であることが示された。
また、宿日直許可制度、勤務間インターバル、連続勤務時間、代償休息など、医師の働き方改革に関連して重要となるルールとその意義については、一般の常勤医師への周知が必ずしも十分でないことがうかがわれる結果であった。院内での説明会の開催など、病院を挙げての周知と説明が必要であることが示された。
宿日直許可取得の問題、副業・兼業の問題など、我が国の働き方改革には、乗り越えなくてはならない課題が未だ山積されている。済生会病院が働き方改革でも全国に範を示せるように総研も病院全体を対象とする調査の実施などを通じて研究を継続していきたい。
本調査の報告書は近日中に、済生会支部、病院も製本版をお届けする。また、済生会総研ホームページでもPDF版を提供するのでぜひ御高覧いただきたい。
(http://soken.saiseikai.or.jp/reports/)
―編集後記―
6月に入ると、前職の時、病院や福祉施設に勤めはじめた卒業生がよくこの時期、来ていたなと懐かしくなります。春に卒業して3カ月経った姿はさまざまでした。特徴として、職場でいきいきと働いているとか他の職種の方と勉強会をはじめたなど前向きな話も聴ける一方、GWも仕事だったし平日休みだから友達と予定が合わない、職場になじめず転職しようかと悩んでいるなど、迷う時期なのがうかがえる話もありました。職場からの新人への期待を本人がどう受け止めているのか、どんなサポートがあるのかが鍵かなという感じでした。
ちなみに当の本人たちはさんざん話をしてスッキリした顔で、居合わせた後輩へ今のうちに学生生活を楽しんでおくといいよと言い残し、嵐のように去っていくのが常でした。来訪が一段落着くのと梅雨明けは結構リンクしていた気がします。
(Harada)
PDFファイルをご覧になるためには Adobe Reader が必要です。
お持ちでない方は、
Adobe Readerをダウンロードしてください。